


Carmen T. Gómez de León, Raúl Ramírez Malagón, Fernando Esteban Hernández Huerta, Gloria Guadalupe Palafox Álvarez, Grisel Reyes Vicencio, Julián Martínez Olvera, Mariela del Ángel Martínez, Sandra López Tenorio, Sulem Cruz Cordero, Israel Parra Ortega
Departamento de Laboratorio Clínico del Hospital Infantil de México Federico Gómez.
La flebotomía es un procedimiento invasivo que debe cumplir con ciertas normas que aseguran el cuidado del paciente y el flebotomista. Existen varías guías de apoyo con información general e importante para este procedimiento, sin embargo, la información específica sobre cómo debe llevarse a cabo este procedimiento en pacientes pediátricos es limitada. En esta revisión resumimos la información disponible de diversas fuentes que abordan puntos específicos a seguir durante la toma de muestra en pacientes pediátricos, y la complementamos con la experiencia del equipo de flebotomistas del departamento de laboratorio clínico del Hospital Infantil de México Federico Gómez.
Phlebotomy is an invasive procedure that must comply with certain standards that ensure the care of the patient and the phlebotomist. There are various support guides with general and important information for this procedure, however, specific information on how this procedure should be carried out in pediatric patients is limited. In this review, we summarize the available information from various sources that address specific points to follow during the sample collection in pediatric patients, and we supplement it with the experience of the phlebotomy team from the clinical laboratory department of the Federico Gomez Children's Hospital in Mexico.
La flebotomía es un procedimiento en el que, mediante el uso de una aguja, se extrae sangre de una vena; generalmente para hacer pruebas de laboratorio que ayudan a determinar el estado de salud de un individuo, confirmar la sospecha de alguna enfermedad, monitorear el efecto de tratamientos, etc. (1).
Para la realización de este procedimiento, se requiere del consentimiento del paciente, en el caso de pacientes pediátricos y en los que se encuentran con alguna discapacidad o característica especial para aceptar que se realice el procedimiento debe autorizar bajo consentimiento, el padre, tutor o cuidador primario.
Para obtener muestras de sangre de pacientes pediátricos, se puncionará, siempre que las condiciones lo permitan, cualquier vena accesible de las extremidades; o en su defecto, cualquier vaso accesible del organismo, excepto el seno longitudinal (2). Es importante revisar ambas manos y brazos para seleccionar el sitio de punción idóneo tomando en cuenta la edad del paciente y la cantidad de muestra requerida.
Basado en la experiencia de los flebotomistas del departamento de laboratorio clínico del Hospital Infantil de México Federico Gómez (HIMFG), en los miembros superiores las venas que generalmente se emplean para la obtención de sangre en pacientes pediátricos son. Para las manos la vena del arco dorsal, las venas metacarpianas dorsales y la vena cefálica (Figura 1A), y para el brazo la vena basílica y la vena cefálica (Figura 1B).
En los casos en los que no se logre acceder a ninguna vena en los miembros superiores, se deben revisar los miembros inferiores, de los cuales generalmente se emplean las venas: safena externa (Figura 1C) y safena interna (Figura 1D). En los casos en los que ninguna de estas venas se encuentre accesible, se puede recurrir en el cuello a la yugular externa anterior y a la interna (2).
En los pacientes con acceso venoso difícil hemos desarrollado diferentes estrategias como el uso de lámparas infrarrojas que ayudan en la visualización de las venas. En el HIMFG usamos AccuVein ®, pero existen otras opciones comerciales que cumplen la misma función; la selección de agujas de calibres más pequeños y/o la recolección en tubos pediátricos.
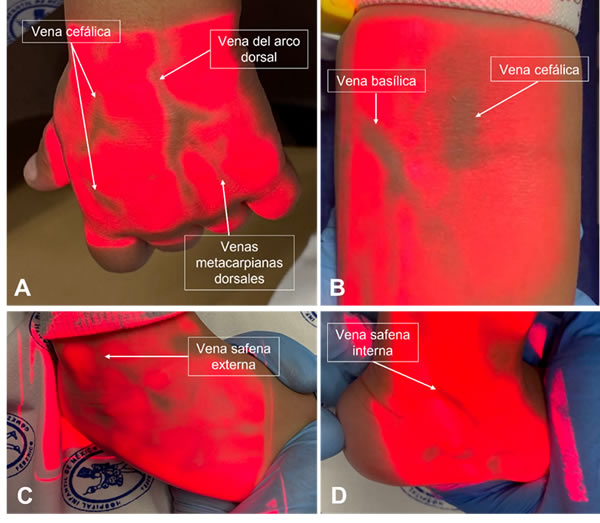
Figura 1: Venas de miembros superiores e inferiores que generalmente se usan para la punción venosa en pacientes pediátricos.
(A) mano, (B) brazo, (C) parte externa del pie y (D) parte interna del pie de pacientes pediátricos iluminadas con lámpara de luz infrarroja AccuVein® para mostrar las venas que se localizan con mayor facilidad en neonatos, niños y adolescentes.
Para esta revisión, se consultaron diferentes guías especializadas en la toma de muestra de sangre en general y en pacientes pediátricos (3), (4), (5) y (6) complementamos la información con la experiencia del equipo de flebotomistas del departamento de laboratorio clínico del HIMFG (7).
A continuación, vamos a ahondar en las especificaciones centrándonos en los pacientes pediátricos los cuales incluyen neonatos, lactantes, preescolares, escolares y adolescentes.
Independientemente del tipo de paciente con el que se va a interactuar, los flebotomistas deben portar el equipo de protección personal (EPP), el cual debe constar al menos de bata desechable o lavable, cubrebocas, guantes de látex o nitrilo (considerar que algunas personas son alérgicas al látex), lentes de seguridad, cabello recogido y zapatos cerrados.
Es importante tener un sistema de identificación del paciente, el cual puede variar entre laboratorios y debe ser adecuado para el número de pacientes que se reciben. En el HIMFG contamos con un sistema semi-automatizado basado en el número de registro único por paciente y un folio que contiene la información personal de cada paciente y los estudios específicos que son solicitados en cada cita. Aunado a esto, cada flebotomista debe corroborar que los tubos estén debidamente etiquetados y correspondan a las pruebas con la solicitud del paciente que pasará al cubículo. Si el paciente es consciente, se debe preguntar el nombre completo y fecha de nacimiento, de ser posible, el número de expediente, dirección, etc.
Esta información debe corroborarse tanto en la solicitud de estudios de laboratorio como en la etiqueta de los tubos antes de extraer la sangre. En caso de que el paciente no pueda comunicarse verbalmente, se le preguntaran todos los datos de identificación al padre, tutor o cuidador primario. En el caso de recién nacidos y pacientes hospitalizados, la información también deberá corroborarse con los datos del brazalete de identificación que deberá estar en la muñeca del paciente (3).
Lo anterior permite el cumplimiento del punto no. 1 de las acciones esenciales para la seguridad del paciente “Identificación del paciente” la cual se centra en que cualquier documento que se genere del proceso de atención debe permitir la identificación del paciente por nombre completo y fecha de nacimiento (8).
En medida de las posibilidades de la clínico u hospital, se debe destinar un área tranquila que proporcione privacidad y que sea de dimensiones apropiadas para que el flebotomista y una persona de apoyo puedan recibir al paciente en compañía de un adulto, generalmente alguno de los padres, tutor o cuidador primario. Es importante tomar en cuenta que el flebotomista no debe quedarse solo con un menor en ninguna circunstancia. El cubículo o espacio destinado para esta actividad, debe contar con al menos dos sillas, bancos o sillones o una camilla, una mesa de apoyo, contenedor de punzocortantes, contenedor con bolsa roja para desechos con agentes infecciosos y contenedor con bolsa humo para desechos industriales de acuerdo con la Norma Oficial Mexicana PROY-NOM-087-ECOL-SSA1-2000, Protección ambiental- Salud ambiental-Residuos peligrosos biológico-Infecciosos
Clasificación. También se debe contar con el material que se utilizará durante el procedimiento como, por ejemplo, ligadura, adaptador de agujas para sistema al vacío, agujas de diferentes calibres, torundas, tubos de recolección (pediátricos y no pediátricos) con y sin aditivos, cinta adhesiva hipoalergénica, etc.
Existe una gran controversia con respecto al método de elección para la obtención
de muestra sanguínea en neonatos y niños, sin embargo, la punción venosa es
la técnica preferente, seguida del muestreo capilar. Para elegir cuál llevar
a cabo, se debe tomar en cuenta la edad del paciente, la anatomía visible, el
tipo de estudio que se realizará, el contenedor en el que se obtendrá la sangre
y el volumen de sangre necesario de acuerdo con las pruebas que se solicitan
(3), (4) y (5).
Una vez que se ha identificado correctamente al paciente y el tipo de prueba
que se va a realizar, se elige el sistema de recolección y el tipo de punción
y se procede según corresponda (3), (4) y (5).
Punción venosa
En la Figura 2 se resumen los pasos a seguir para la venopunción según los estándares aprobados para procedimientos de recolección de sangre mediante venopunción (5).
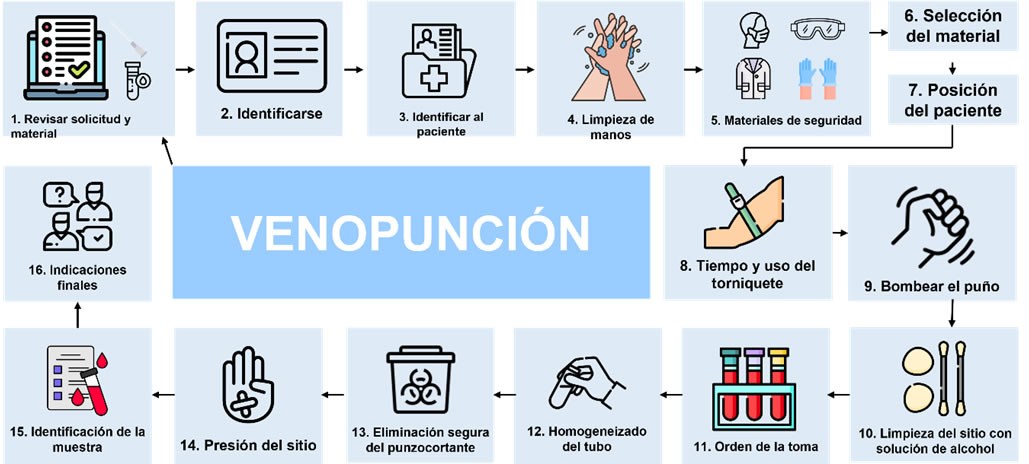
Figura 2: Resumen de los puntos más importantes durante la venopunción. Modificado de (5). Íconos tomados de https://www.flaticon.es/iconos-gratis/ y https://icons8.com/icon/..

Figura 3: Inmovilización del paciente. Inmovilización con apoyo del personal de laboratorio para toma de muestra de (A) brazo, (B) mano y (C) con ayuda de mantas.
Punción capilar
Esta técnica puede realizarse en personas de cualquier edad para pruebas que requieren cantidades pequeñas de sangre como el tamiz neonatal o gasometrías capilares. En recién nacidos, el muestreo en un dedo, talón o lóbulo de la oreja es recomendado, debido a que la punción venosa puede ser complicada y ocasionar graves problemas como trombosis venosa e incluso hemorragias. El sitio de punción depende de la edad y peso del paciente. El tejido de la zona central es más grueso, por lo que facilita la punción; en el caso de neonatos, no se recomienda elegir los dedos de la mano ya que existe el riesgo de lesionar el hueso con la lanceta, por lo que el talón es el lugar preferible para llevar a cabo esta técnica (Figura 4A). En niños generalmente se utiliza la punción cutánea de los dedos de la mano, sin embargo, se deben evitar las regiones laterales y la parte superior de los dedos, los pulgares, índices y meñiques (3), (4) y (5).
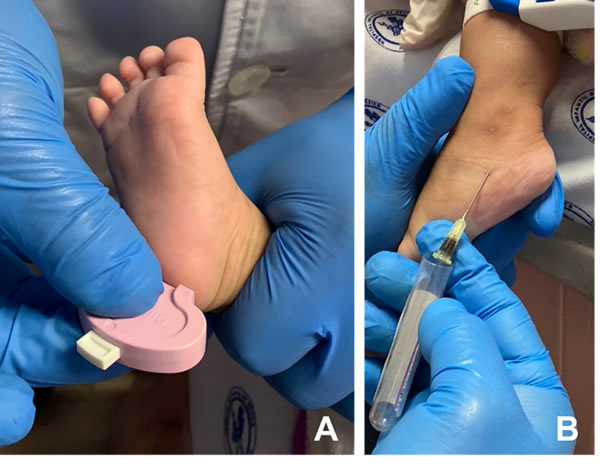
Figura 4: Punción capilar. (A) Venosa (B) del pie de un paciente pediátrico.
Después de la identificación e inmovilización del paciente y la preparación del sitio a puncionar, se debe proceder de la siguiente manera (3), (4) y (5):
Punción arterial
La sangre arterial es la idónea para tener unos datos fiables sobre el pH y los gases sanguíneos. Los vasos elegidos son la arteria temporal, la humeral, la radial; en caso de no lograr acceder a ninguna de las anteriores, se puede usar la femoral como última opción, ya que se pueden producir espasmos. En caso de niños mayores, explicar al niño y a los padres el procedimiento, pedir su colaboración y proceder como se indica a continuación (10):
Si la muestra es para gases, evitar la entrada de aire a las jeringas (conectar bien las agujas con las jeringas mientras se realiza la extracción). También se puede usar una jeringa para recolección de sangre arterial.
Desinfectar la zona y realizar la punción con la aguja conectada a la jeringa, pinchar en un ángulo de 90º y, sin tirar del émbolo, esperar a que se llene lenta y espontáneamente la jeringa, empleando heparina de litio como anticoagulante. Una vez retirada la aguja, hacer presión durante al menos 5 min para evitar la hemorragia. En cualquiera de los casos, se debe localizar la arteria con los dedos índice y medio de modo que note el latido cardiaco y aprecie su tamaño y trayectoria.
Sacar el aire que haya quedado en la jeringa con cuidado de no salpicar sangre, cerrar, rotular correctamente la jeringa y enviarla lo antes posible al laboratorio para su análisis inmediato en caso de ser para gases.
Es importante mencionar que, independientemente de la técnica elegida y el tipo de paciente, se debe limpiar cualquier salpicadura de sangre y colocar el material utilizado en el recipiente de residuos correspondiente, además de recordar a los tutores la información relevante acerca del muestreo. Es indispensable que durante todo el proceso exista comunicación tanto verbal como física para asegurar la comodidad del paciente y una experiencia menos dolorosa.
Un punto determinante para el éxito de la toma de muestra es la elección del sistema con el que se obtendrá. En adultos y adolescentes el sistema más utilizado es el cerrado o de vacío; sin embargo, este requiere de una vena fácilmente localizable y de buen calibre; las cuales, muchas veces, son difíciles de encontrar en pacientes pediátricos debido a que se encuentran en desarrollo. Por este motivo, el sistema más utilizado es el abierto o por goteo.
Sistema abierto o por goteo
Se recomienda utilizar el sistema abierto en pacientes pediátricos siempre que la toma de muestra se vaya a realizar a partir de una vena de la mano; también siempre que la vena seleccionada del antebrazo sea delgada y se considere que podría colapsar con el sistema de vacío.
Esta técnica se realiza empleando una aguja de calibre apropiado, se coloca la parte inferior de la aguja (caño, pabellón o cubo de la aguja) cerca del tubo de recolección evitando que toque el tubo, sobre todo si se van a tomar tubos con y sin aditivos para evitar contaminación por arrastre entre los tubos (Figura 5A-C).
En el departamento de laboratorio clínico del HIMFG tenemos la experiencia
de utilizar agujas 20G a las cuales les retiramos manualmente la porción del
cañón de la guja. Esta estrategia la hemos tenido que implementar en pacientes
con venas sumamente delgadas, de difícil punción y que representan un riesgo
de no obtener la muestra por tener bajo flujo. La opción que las casas comerciales
nos dan ante este tipo de retos en la toma de muestra es el uso de mariposas
los cuales están probados para este tipo de pacientes y venas. Sin embargo,
el costo del equipo es mayor al de una aguja convencional.
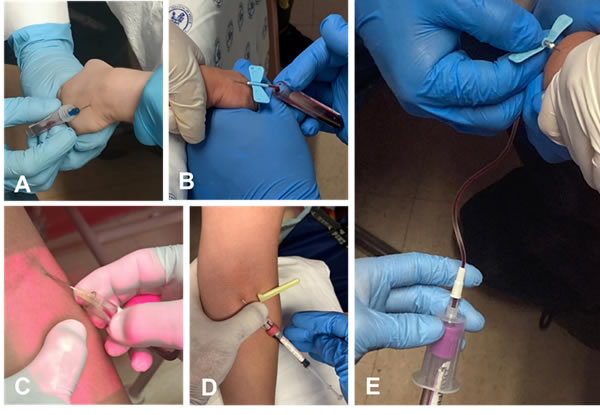
Figura 5: Sistemas de extracción.
A) Sistema abierto o por goteo tomado de la mano de un paciente pediátrico. B) Sistema abierto o por goteo tomado de la mano de un paciente pediátrico con el uso de una mariposa. C) Sistema abierto o por goteo tomado del brazo de un paciente pediátrico. D) Sistema cerrado o de vacío tomado del brazo de un paciente pediátrico. E) Sistema cerrado o de vacío tomado de la mano de un paciente pediátrico con el uso de una mariposa.
Sistema cerrado o de vacío
La venopunción con sistema de vacío es un método para extraer sangre de pacientes cuyas venas del antebrazo se consideren aptas para esta técnica, para esto debe evaluarse el grosor, dirección y profundidad de las venas (Figura 5D). En niños y pacientes con accesos difíciles se puede utilizar esta técnica en mano o antebrazo si se utiliza una mariposa (Figura 5E).
Esta técnica se realiza empleando una aguja especial para sistema de vacío, un adaptador para la aguja, tubos de recolección que, al conectarse al sistema, extraigan la muestra mediante succión por vacío (3). Se debe retirar el tubo del adaptador, la ligadura y por último la aguja; ya que, si se retira la aguja con el tubo insertado en el adaptador, el vacío puede colapsar la vena (11) y (12).
Diferentes estudios apuntan a que las agujas de pequeño calibre, inferiores a 23G, pueden producir hemólisis y algunos pequeños cambios analíticos sobre todo en los iones, pruebas especiales de coagulación como las de anticoagulantes naturales y factores II, V y VII. En general, se recomienda utilizar agujas de 20 o 21G, reservándose el uso de agujas de un tamaño inferior a las extracciones realizadas en venas pequeñas o en las que son particularmente frágiles. En el HIMFG, las agujas que se utilizan más frecuentemente son de calibre 20G para el sistema abierto (11), y de calibre 21G para sistema cerrado. Sin embargo, la selección del calibre de la aguja dependerá del criterio del flebotomista basado en su experiencia y la complejidad de cada paciente.
Mariposa
Para el uso del sistema alado, las recomendaciones previas a la punción son las mismas. Este sistema posee ciertas ventajas como el acceso a venas estrechas y superficiales haciendo que el procedimiento sea menos doloroso para el paciente pediátrico (Figura 5B y E). Además, estas pueden ser insertadas en venas de la mano, del pie o del cuero cabelludo gracias a su pequeño tamaño y diseño de ángulo poco profundo, por lo que es menos probable que se genere un sangrado profundo, colapso de la vena o lesión nerviosa. Por otro lado, su tamaño reducido, puede verse como una desventaja, ya que la recolección de la sangre es más lenta, dificultando el llenado de varios tubos, lo que podría derivar en una segunda punción. Aún más importante, el uso de este equipo requiere de una manguerilla o línea que conecte el adaptador del tubo con la aguja, la cual considera un volumen no recuperable en los tubos de toma de muestra, el cual suele ser de valor para estudios en pacientes pediátricos (Figura 5E) (13) y (14).
Una de las principales complicaciones en la toma de muestra de pacientes pediátricos, que puede derivar en una queja, es la comunicación. Por lo que es importante que el flebotomista intente comunicarse de forma efectiva y apropiada a la edad del paciente. Se espera que el padre, tutor o cuidador primario le haya explicado el procedimiento al niño para que tenga una mejor actitud y cooperación; sin embargo, será obligación del flebotomista explicar nuevamente el procedimiento, riesgos y complicaciones derivados de la toma de muestra. El flebotomista debe mantener una actitud amable, positiva, empática y paciente (3).
Un simple gesto es todo lo que el paciente necesita para tranquilizarse, como, por ejemplo: un halago, un saludo o un regalo pequeño como una estampa o un dulce. Es importante que en su relación con el paciente exista una interacción en la que se destaque su preocupación por hacer el proceso menos invasivo de lo que ya es, pues en la mayoría de los casos los pacientes vienen de tratamientos desagradables. El flebotomista debe tomarse su tiempo para tranquilizarlos y disminuir la ansiedad y el estrés, inspirando confianza y realizando su trabajo de la forma más limpia y cuidadosa posible para ofrecer un servicio de calidad (15) y (3).
Además de volver muy difícil la punción, también se ha encontrado que el estrés, está relacionado de manera directa con resultados alterados en algunos estudios de laboratorio. Por ejemplo, el aumento en los niveles de LDL oxidada e inmunoglobulina G (16) y (17). Por lo que se debe destacar la importancia de la ayuda complementaria como las intervenciones psicológicas, desviación de la atención, elementos de distracción, ejercicios de imaginación, la preparación sensorial y de afrontamiento, técnicas de meditación, respiración o relajación o incluso el uso de música junto el aporte de información tanto a padres, tutores, niños y adolescentes sobre el procedimiento puede ser eficaz para el manejo no solo del estrés, también de la ansiedad y complicaciones en el proceso (18) y (19).
Es de suma importancia, en medida de lo posible, dirigirse directamente al niño, escuchar y resolver sus inquietudes. Sin embargo, se debe contemplar el número de pacientes que están esperando, ya que se debe procurar que el tiempo de espera sea el menor posible dentro de un ambiente agradable. Nosotros hemos generado un sistema de citas basado en nuestra capacidad instalada y en los tiempos promedio de acuerdo con la complejidad de nuestra población. Un punto importante dentro del sistema de gestión de calidad es el tiempo de atención en toma de muestra, en el caso de pacientes con enfermedades complejas, la ponderación de estos indicadores debe particularizarse. Es recomendable basar los indicadores de calidad de la toma de muestra en la satisfacción del cliente o paciente y no en el tiempo de atención.
También es relevante recalcarle al padre, tutor o cuidador primario que debe leer el consentimiento informado antes de llenarlo y firmarlo y si tiene dudas se debe comunicarlo al personal de laboratorio. Mientras mayor comunicación exista entre el padre, tutor o cuidador primario y el laboratorio, más ágil será la toma de muestra.
Todo el personal del laboratorio (analistas y flebotomistas) debe conocer el volumen óptimo para cada prueba, de esta manera se evitará tomar un exceso de sangre que provoca no sólo incomodidad en el paciente, sino que también (dependiendo de la cantidad de veces que se le pidan estudios al niño y sobre todo en pacientes hospitalizados) puede generar problemas de salud como la anemia iatrogénica y mayor generación de residuos peligrosos biológico-infecciosos (RPBI’s).
Como parte de la comunicación efectiva el flebotomista debe presentarse ante el padre, tutor o cuidador primario y el paciente. Consideremos que existen pacientes con capacidades cognitivas diferentes y con agudeza auditiva y visual disminuida ante lo cual el flebotomista debe buscar estrategias de comunicación, siempre que el paciente lo permita y siempre apoyándose del padre, tutor o cuidador primario.
Siempre se le tiene que hacer saber al padre, tutor o cuidador primario que el material que se está utilizando en la toma de muestra es nuevo y desechable, así como mostrarle que el material viene sellado y que este es desechado al final del proceso. Una buena estrategia es comunicar el número de tubos a tomar y si es posible los estudios que se le realizarán.
La comodidad del paciente pediátrico puede hacer la diferencia para realizar una buena punción. Se recomienda que el padre, tutor o cuidador primario sostenga al paciente para ayudar a reducir la ansiedad, además de hacer la punción venosa más fácil.
En caso de que el paciente se muestre muy nervioso o que el padre, tutor o cuidador primario no se considere apto para sostenerlo, el flebotomista se deberá apoyar del personal del laboratorio y el acompañante del paciente deberá permanecer dentro del cubículo durante todo el procedimiento.
Si el paciente presenta accesos complicados, es importante mencionarlo al paciente y al padre, tutor o cuidador primario explicando que hay riesgo de que en la primera punción no se obtenga el volumen necesario. Si tras la primera punción no fue posible recuperar el volumen, se sugiere pedir que otro flebotomista realice la segunda punción. Esto podría hacer sentir seguro tanto al paciente, padre, tutor o cuidador primario y al flebotomista.
Antes de que el paciente se retire del cubículo es necesario preguntar al padre o tutor si existe alguna duda con respecto al procedimiento que se acaba de realizar, así como verificar que se cuente con toda la información requerida para realizar los estudios solicitados, por ejemplo: dosis de los medicamentos, talla y peso, fecha de la próxima cita con el médico, etc.
No está por demás considerar que los cubículos y el personal tienen que ser adaptables a los pacientes que tienen capacidad de movilidad reducida. En pacientes que usen muletas, bastones o silla de ruedas es viable buscar accesos venosos que no representen un riesgo de sangrado por el uso de su material de apoyo.
Muchas de estas estrategias son recomendaciones de grupos de trabajo como CLSI, como lo que se menciona en la guía la GP41 de CLSI: Recolección de muestras de sangre venosa para diagnóstico.
Cuando una toma de muestra sanguínea se complica, ya sea por no haber acertado en la vena, porque el flujo sanguíneo es lento o por la aparición de un hematoma, lo primero que se debe hacer es mantener la calma y retirar la aguja y llevar a cabo todas las medidas descritas anteriormente con respecto a la colocación del algodón o torunda.
Posterior a este suceso se procede a explicarle lo acontecido al padre, tutor o cuidador primario con dos finalidades, la primera es para volver a obtener su aprobación con una segunda punción, y la segunda para pedir su apoyo para tranquilizar al paciente (en caso de que el paciente se encuentre alterado).
Cuando se va a realizar la segunda punción se debe volver a seleccionar una vena que sea factible, de preferencia diferente a la primera punción, posterior a ello se debe seleccionar el material de toma de muestra y verificar el material (viales, tubos y demás equipo necesario).
Como se realizará una segunda punción el flebotomista debe tener la confianza en realizar este proceso, debe mantener la postura, transmitiendo seguridad al padre, tutor o cuidador primario, en dado caso que esto no sea así debe pedir ayuda a un compañero de mayor experiencia, informando al paciente, padre, tutor o cuidador primario que va a direccionar ese caso a un compañero que le apoyará para poder minimizar la posibilidad de una mala toma de muestra, de preferencia el flebotomista que erró la toma de muestra no debe abandonar el cubículo y debe apoyar al compañero que va a realizar la segunda toma. Esto tiene como finalidad fortalecer la confianza en el compañero y que el paciente y su padre, tutor o cuidador primario tenga una percepción positiva y que se han sumado esfuerzos en realizar eficientemente el proceso de toma de muestra.
En el caso que el segundo flebotomista no logre tomar la muestra de manera eficiente, se debe informar al jefe del laboratorio o responsable de la toma de muestra, para que se le comunique al padre, tutor o cuidador primario que su paciente es un caso especial y conocer la disponibilidad de tomar la muestra ese mismo día con el apoyo del personal de mayor experiencia en el área o volver a citar al paciente para una nueva fecha, en caso que se vuelva a citar, se le deben dar todas las facilidades y accesos a la institución para así mejorar la percepción del servicio y llegando a la toma de muestra debe ser canalizado con los flebotomistas de mayor experiencia.
Siempre se debe tener un grupo de flebotomistas para casos especiales, este grupo debe estar conformado por personal con las siguientes características:
En el departamento de laboratorio clínico del HIMFG a través del tiempo hemos generado un grupo de trabajo sólido y que ha solventado la problemática en la toma de muestras; sin embargo, en estos casos las estrategias para tomar la muestra sanguínea son muy particulares y dependiendo de cada caso es lo que se realiza.
Por lo anterior y para solventar los problemas en la toma de muestra es indispensable conocer lo siguiente:
La flebotomía en pacientes pediátricos requiere de un estudio independiente de la flebotomía en adultos. Si bien tienen cosas en común como los protocolos de seguridad y procedimientos de punción. Las diferencias son de suma importancia para el éxito de la toma. Entre estas diferencias podemos destacar la comunicación con el paciente, la localización y accesibilidad de las venas, la experiencia que debe tener el flebotomista para decidir el tipo de punción y sistema que va a utilizar y que dependerá de cada paciente, la cantidad de tubos a tomar y el volumen óptimo para evitar generar un problema de salud adicional, sin comprometer el resultado de la prueba solicitada.

CONTACTO
M. en C. Israel Parra Ortega
E-mail: i_parra29@hotmail.com
Fecha de aceptación: 21 de octubre de 2023
Introducción del autor